| x | x | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| INFECTIOUS DISEASE | BAKTERIYOLOJİ | IMMUNOLOGY | MYCOLOGY | PARASITOLOGY | VIROLOGY | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SPANISH | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ALBANIAN | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Let us know what you think FEEDBACK |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| SEARCH | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Logo image © Jeffrey Nelson, Rush University, Chicago, Illinois and The MicrobeLibrary | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
MYCOBACTERIA
1980'li yıllarda, pek çok uzman, ABD nüfusuna bir tehdit olan tüberkülozun günlerinin geçmiş olduğunu düşündü ve (yılda 20,000 civarında) yeni vaka görülme durumu yavaş yavaş azalmakla birlikte, hala dünya çapında önde gelen bulaşıcı ölüm nedeni olduğu da kabul edilmekteydi. 1990'lı yıllarda durum önemli ölçüde değişti. Tüberküloz insidansı hafif artmıştı ve hastalık kesinlikle azalmıyordu (Bu öncelikle AIDS salgını nedeniyle). Aynı zamanda, M. tuberculosis çoklu ilaç direncine sahip suşlar düzenli olarak görünmeye başladı. M. avium - M. intracellulare complex nadiren insanları enfekte eden organizma grubu olarak kabul edilirken, şimdilerde AIDS ile ilişkili önde gelen oportünistler olarak kabul edilmektedirler. M. leprae'nın etkeni olduğu cüzam, üçüncü dünya ülkelerinde yaygın bir hastalık olmaya devam etmektedir. Enfekte sığırların eradikasyonu ve süt pastörizasyonu nedeniyle, M. bovis (tüberkülozun zoonotik bir nedeni) nadiren ABD'de görülmektedir. Mycobacteria zorunlu aerobik, asite-dirençli boyanan basillerdir. Mycobacterium tuberculosis Tüberküloz üçüncü dünya ülkelerinde son derece yaygındır ve DSÖ dünya nüfusunun yaklaşık üçte birinin tüberküloz nedeniyle enfekte olmasına ve dünyada 1990 ve 2012 yılları arasında tüberküloza bağlı ölümlerin %45 oranında azalmasına rağmen 2012 yılında dünyada hala önemli olduğunu gösteren hastalık rakamları aşağıdadır:
Amerika Birleşik Devletleri'nde 2012 yılında 9945 tüberkülozun vakası vardı
(Her 100.000 nüfus başına 3.2 vaka). 2011 yılında bildirilenler üzerinde vaka
sayısında %5,4 düşüş oldu (şekil 1). 1953 yılında, 84.304 tüberküloz vakası
vardı (100.000 nüfus başına 52,6 olgu oranı). Oranların yaşlı nüfusta (Şekil 2)
daha yüksek olduğu ve vakaların giderek artan oranda yabancı uyruklu kişilerden
oluştuğu görülmektedir (şekil 3 ve 4). 2013 yılında Amerika Birleşik
Devletleri'nde, tüberküloz olgularının %64'ü ve çoklu ilaca dirençli vakaların
%91'inin diğer ülkelerde doğmuş insanlardan oluştuğu da bilinmektedir. Bu
olguların dörtte üçü 15 farklı ülkeden gelmiştir.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
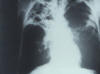
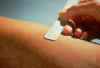 Şekil
6; Tüberküloz için Mantoux intradermal tuberkülin testi. Şekil
6; Tüberküloz için Mantoux intradermal tuberkülin testi.CDC |
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Atipikler "Atipik" genellikle immün sistemi baskılanmış konakta hastalık oluşturular ve
insandan insana bulaş olmamaktadır. AIDS salgını ile birlikte, sıklıkla M. avium
kompleks (MAC) ile ilişkili sistemik bakteriyel enfeksiyonla sonuçlanan, atipik
mikobakteriler tanımı yeni bir önem kazanmıştır. Atipik mikobakter tüberküloz ya
da cüzzam benzeri hastalıklara neden olabilirler ve belirli ortak bir anti-tüberküloz
antibiyotiklere duyarlılık ta bulunmamaktadır.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
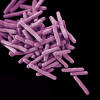
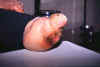
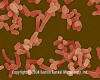 Mycobacterium avium. Basil-şekilli bakteriler (avian
tuberculosis) (SEM x24,000) ©Dennis Kunkel Microskopi,
Inc. İzni ile kullanılmıştır.
Mycobacterium avium. Basil-şekilli bakteriler (avian
tuberculosis) (SEM x24,000) ©Dennis Kunkel Microskopi,
Inc. İzni ile kullanılmıştır.
|
Mycobacterium avium kompleks ve AIDS M. avium genellikle, CD4 + hücre sayısı büyük ölçüde azalan (100 / mm3 altında) AIDS hastalarını enfekte eder. M. tuberculosis AIDS hastalarını, çok daha erken dönemde enfekte edebilir. Bu nedenle açık bir şekilde M. tuberculosis daha büyük hastalık oluşturma potansiyeline sahiptir. Sistemik hastalık insidansı (Esas olarak pulmoner hastalıkla karşılaştırıldığı zaman) AİDS ilişkili tüberküloz hastalarında AIDS olmayanlara göre çok daha fazladır. Ayrıca, histolojik lezyonlar genellikle lepramatöz olarak (birçok organizmalar ile, granülomatöz değil) görünür. AIDS ilişkili olmayan M. avium enfeksiyonu olgusu bulmak nadirdir. Ancak, M. tuberculosis çok daha virulan bir organizmadır. Yaklaşık ABD'de toplam tüberküloz olgularının% 20'si AIDS kaynaklanır. Bu TB artık düşüşe neden açıklamaya yardımcı olur. Artan evsizlik de tüberküloz yükselişi bir faktör olduğu ileri sürülmektedir. M. avium tedavisi, aynı zamanda birden fazla ilaç
kombinasyonlarının uzun süreli kullanımını gerektirir. Ancak, bu
organizma M. tuberculosis tedavisinde kullanılan ilaç kombinasyonlarına
her zaman yanıt vermemektedir. Uygun ilaç kombinasyonlarının
belirlenmesi için klinik çalışmalar halen devam etmektedir. M.
tuberculosis daha öldürücü olduğundan, seçilen ilaç tedavisi öncelikle
M. tuberculosis'e karşı olmalıdır. M. avium veya başka ajanlar
şüpheleniliyorsa bu organizmalara karşı etkili ajanlarda dahil
edilmektedir. Diğer atipikler Atipik mikobakterilerde, pigmentasyonun varlığı ya da yokluğu (ışıkta
üremesine bağlı) ve yavaş veya hızlı üreme durumları, identifikasyona
yardımcı bazı farklılıklar vermektedir "Runyon'un Grupları". Modern
teknikler; hücresel yağ asidi ve / veya mikolik asit profilleri,
mikobakterin tür ayrımı yapılmasına izin verir. Bu, yalnızca referans
laboratuarında gerçekleştirilebilir. Lipidlerin değişik mikolik asit
bileşenleri, sadece mikobakteri, Nocardia ve Corynebacterium türlerinde
bulunmaktadır. Bu gurup: mikolik asitlerin zincir uzunluğu en uzun
Mikobakterilerde, orta uzunlukta Nocardialarda ve en kısa
Corynebacteria’larda bulunmaktadırar. Bu durum Mikobakterilerin
genellikle asite dirençli, nocardiaların az dirençli ve
korinebakterilerin aside dirençsiz boyana özelliğini açıklamaktadır. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
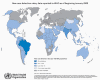
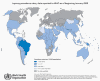 Global Lepra Dağılımı 2009
Global Lepra Dağılımı 2009 © Dünya Sağlık Örgütü |
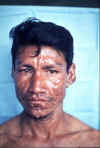
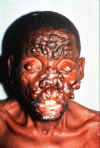
Mycobacterium leprae M. leprae, sıklıkla şekil bozukluğuna yol açan kronik bir hastalık
olan cüzzam (lepra, Hansen Hastalığı) etkenidir. ABD'de nadir görülürken,
üçüncü dünya ülkelerinde bir yaygınlıkta görülmektedir. Organizma düşük
sıcaklıkta üreme gereksiniminden deriyi tutar. Ayrıca, sinirler için
güçlü bir afiniteye de sahiptir. "Tüberküloid" leprada, aktif
hücre-aracılı bağışıklık tarafından kontrol edilmesi nedeniyle
organizmalar az görülür. "Lepramatöz" leprada, organizma tarafından
oluşturulan immünsüpresyon nedeniyle, tam tersi olarak çok sayıda basil
görülür. ABD'de nadir olmakla birlikte, dünya çapında milyonlarca vaka
vardır. Antibiyotik (başlangıçta dapson ve şimdi çoklu ilaç) ile tedavi
etkilidir ve dünya çapında genel hastalık insidansı azalmaktadır.
Organizma kültür ortamında üretilememiştir. Bununla birlikte (düşük
vücut ısısına sahip) Armadillo'larda iyi ürer ve bu sayede M. leprae
antijenleri üretilebilir ve patogenezis çalışmaları yapılabilir. M.
leprae geleneksel olarak klinik tablonun görüldüğü hastalarda, deri
biyopsisinde asit-fast boya temelinde tespit edilir. Lepromin deri testi
de kullanılır. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 Corynebacterium diphtheriae.
Basil, Lobut- şekilli bakteriler. (difteriye neden olan), (SEM x24,000)
© Dennis Kunkel
Microscopy, Inc. İzni ile kullanılmıştır.
Corynebacterium diphtheriae.
Basil, Lobut- şekilli bakteriler. (difteriye neden olan), (SEM x24,000)
© Dennis Kunkel
Microscopy, Inc. İzni ile kullanılmıştır.
|
CORYNEBACTERİUM Corynebacterium diphtheriae C. diphtheriae, sıkı aerobik koşullarda iyi üreyen Gram pozitif ve pleomorfik şekilli basilsir. C. diphtheriae, üst solunum yollarının (farenks ve burun) ve daha az sıklıkla derinin kolonizasyonu ile difteriye yol açabilir. Organizma sistemik enfeksiyona neden olmaz. Bununla birlikte, dolaşım sisteminde sistemik ve ölümcül hasarlara neden olan güçlü bir ekzotoksin (difteri toksini) vardır ve ek olarak, nazofarenkste lokal bir psödomembran (tıkanmasına neden olabilir) oluşabilir. Hastalık semptomları ikinci haftada başlar. Bundan dolayı tedavi, anti-toksin ile hızlı tedaviyi gerektirir. Toksin sentezi için gen (toksin geni) bir bakteriyofajla kodlanır. Faj ile enfekte olmayan Corynebacterium kökenleri difteriye neden olmaz. Difteri gönümüzde, nötralize antikor üretimine neden olan bir toksoid (inaktif toksin) ile (boğmaca ve tetanoz, DPT ile birlikte) bebeklerin etkili aşılanması nedeniyle, ABD'de neredeyse tarihi öneme sahip bir hastalıktır. Ancak, kolonizasyon aşılamayla inhibe edilemez ve bu nedenle C. diphtheriae hala (örneğin; bir taşıyıcı durumu var) normal florada bulunabilir. Bağışıklık Schick deri testi ile izlenebilir. Non-immun kişilerde tedavi öncelikle anti-toksin enjeksiyonunu içerir. Antibiyotikler de aynı zamanda tatbik edilmelidir. Toksin iki tür polipeptitden oluşur. Bu polipeptitlerden biri konak hücrelere bağlanır; sonra diğeri hücre içine alınır ve protein sentezini inhibe eder. Eksotoksin, EF2 varlığında (uzama faktörü 2), nadir amino asit diphthamidin NADH'nın ADP-riboz parçasına kovalent bağlanmasını katalize eder. Toksin geninin salınımını önleyen bir demir-represör kompleks formu şeklinde demirin varlığında toksin sentezlenmez. C. diphtheriae,
Loeffler besiyerinde üreme ve ardından, metakromatik csimlerin (polifosfat
granüller, Babes-Ernst cisimleri) gösterilmesi için boyama ile tanımlanır. "Metakromatik"
terimi hücre geneli (mavi) boyanmasına karşılık, hücre içi polifosfat
granüllerinin (pembe) renk farkını ifade eder. Karakteristik siyah koloniler
bakterilerin tellürit agarda tellüriti biriktirmesi ve indirgemesi sonucu
görülür. Eksotoksin üretimi, in vivo ya da in vitro testler ile tayin edilebilir.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||