|
x |
x |
|
 |
 |
|
INFEKČNÉ CHOROBY |
BAKTERIOLÓGIA |
IMUNOLÓGIA |
MYKOLOGIA |
PARAZITOLÓGIA |
VIROLÓGIA |
|
|
 |
UNIVERZITA KOMENSKÉHO V
BRATISLAVE
JESSENIOVA LEKÁRSKA FAKULTA V MARTINE
Ústav mikrobiológie a imunológie
Sklabinská 26 , 036 01 Martin
|
 |
BAKTERIOLÓGIA
– KAPITOLA ŠESTNÁSŤ
MYKOBAKTÉRIE,
KORYNEBAKTÉRIE A LEGIONELY
Dr Alvin Fox
Department of Pathology, Microbiology and Immunology
University of South Carolina School of Medicine
Columbia, South Carolina
Překlad: Elena Novakova,
MD, PhD
Institute of Microbiology and Immunology
Jessenius Faculty of Medicine in Martin
Comenius University in Bratislava
|
|
|
|
ŠPANIELČINA |
|
ALBÁNČINA |
|
Angličtina |
|
HĽADAJ |
|
|
Dajte vedieť, čo si myslíte
SPATNÁ VAZBA |
|
|

 |
|
Logo image © Jeffrey
Nelson, Rush University, Chicago, Illinois and
The MicrobeLibrary |
|
|
|
KĽÚČOVÉ SLOVÁ
Acidorezistentná
Tuberkulóza
M. tuberculosis
M. bovis
Tuberkuly
PPD
Tuberkulín
Mykobaktín
Cord faktor
BCG
Mykolové kyseliny
Atypické
M. avium - M. intracellulare komplex
Runyonové skupiny
Lepra (Hansenova choroba)
M. leprae
Diftéria
C. diphtheriae
Loefflerov agar
Teluritový agar
Metachromatické telieska
Difterický toxín
Schickov test
Difteroidné paličky Legionella pneumophila
Legionárska choroba
Pontiacka horúčka
Lepromín
Legionella (Tatlockia) micdadei
Charcoal yeast extract agar (CYEA)
Profily mastných kyselín
Hybridizácia |
MYKOBAKTÉRIE
V 80.
rokoch minulého storočia mali mnohí experti pocit, že dni tuberkulózy ako hrozby
obyvateľov USA pominuli a incidencia nových prípadov (okolo 20 000 za rok)
pomaly klesala, aj keď bolo ochorenie stále vedúcou infekčnou príčinou úmrtia na
svete. Situácia sa dramaticky zmenila v 90. rokoch minulého storočia. Incidencia
tuberkulózy pomaly stúpala a ochorenie určite nie je na ústupe (je to primárne
spôsobené epidémiou AIDS). V rovnakom čase sa začali pravidelne objavovať
multirezistentné
kmene
M. tuberculosis. M. avium – M. intracellulare komplex, dlhodobo
považované za skupinu mikroorganizmov, ktoré len veľmi vzácne infikujú človeka,
sú dnes považované za vedúce oportúnne agensy súvisiace s AIDS. M. leprae
je etiologickým agensom lepry – malomocenstva, významným ochorením predovšetkým
v rozvojových krajinách tretieho sveta. Vďaka eradikácii infekcií dobytka
a pasterizácii mlieka je dnes M. bovis (príčina tuberkulóznej zoonózy)
vzácne izolované v USA.
Mykobaktérie sú obligátne aeróbne
acidorezistentné
paličky.
Mycobacterium tuberculosis
Patogenéza
tuberkulózy
Mycobacterium tuberculosis
infikuje pľúca a je systémovo distribuované makrofágmi, v ktorých prežíva
rovnako ako aj vo vnútri ostatných buniek (intracelulárne). Predpokladalo sa, že
inhibícia fúzie fagozómu a lyzozómu a rezistencia na lyzozomálne enzýmy
zohrávajú úlohu pri i.c. prežívaní. Vyvíjajúca sa bunkami sprostredkovaná
imunita spôsobuje infiltráciu makrofágmi a lymfocytmi a vytvorenie
granulómov
(tuberkulov). Ochorenie môže byť diagnostikované kožným testom na testovanie
hypersenzitivity oneskoreného typu (DTH) pomocou
tuberkulínu (čo je purifikovaný proteínový derivát baktérie
Mycobacterium tuberculosis,
PPD).
Pozitívny test neindikuje aktívne ochorenie; je dôkazom expozície organizmu.
Ostatné
faktory patogenézy (výrazne menšieho významu ako DTH) zahŕňajú mykobaktín (siderofór)
a cord faktor, ktorý poškodzuje mitochondrie.
Diagnóza,
identifikácia a liečba
Prítomnosť
acidorezistentných baktérií v spúte je rýchlym predbežným testom na tuberkulózu.
Následne, ak je kultivované M. tuberculosis, rastie veľmi pomaly
a produkuje typické nepigmentované kolónie po viacerých týždňoch.
M.
tuberculosis je možné odlíšiť od väčšiny ostatných mykobaktérií na základe
produkcie
niacínu.
Rýchlou alternatívou kultivácie je polymerázová reťazová reakcia (PCR).
Tuberkulóza
je obvykle liečená dlhodobo (9 mesiacov alebo aj dlhšie), pretože
mikroorganizmus rastie pomaly a môže sa dostať do dormantného štádia. Použitie
dvoch alebo viacerých antibiotík (vrátane rifampicínu a izoniazidu) minimalizuje
možnosť vývoja rezistencie počas dlhého obdobia liečby. M. tuberculosis
spôsobuje ochorenie u zdravých jedincov a je prenášané interhumánnym kontaktom
kvapôčkovou infekciou.
Očkovanie
BCG vakcína (Bacillus de Calmette Guérin, atenuovaný kmeň
M. bovis)
nebola účinná. V USA, kde je incidencia tuberkulózy nízka, sa rozsiahle
očkovanie neuskutočňuje. Imunizácia (má za následok pozitívny PPD test) a môže
interferovať so stanovením diagnózy (porovnaj so situáciou na Slovensku).
|
|
|
|
|
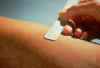 Mantoux intradermálny tuberkulínový kožný test na dôkaz tuberkulózy.
Mantoux intradermálny tuberkulínový kožný test na dôkaz tuberkulózy.
CDC |
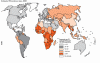 Odhad TBC incidencie
2008.
Odhad TBC incidencie
2008.
WHO
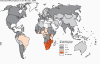 Odhadovaný výskyt HIV/TB koinfekcie,
2008.
Odhadovaný výskyt HIV/TB koinfekcie,
2008.
WHO
|
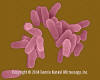 Mycobacterium tuberculosis.
Paličkovitá baktéria (SEM x40,000).
Mycobacterium tuberculosis.
Paličkovitá baktéria (SEM x40,000).
©
Dennis Kunkel
Microscopy, Inc.
Použité s dovolením |
Atypické
mykobaktérie
„Atypické“
mykobaktérie obvykle infikujú imunokompromitovaných hostiteľov a nie sú prenosné
interhumánne. Vzhľadom na epidémiu AIDS získali atypické mykobaktérie nový
význam zistením, že infekcia M. avium komplex (MAC) najčastejšie
spôsobuje systémovú bakteriálnu infekciu. Atypické mykobaktérie môžu spôsobiť
tuberkulóze podobné alebo malomocenstvu podobné ochorenia a nie sú citlivé na
niektoré bežné antituberkulotiká.
|
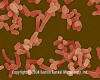 Mycobacterium avium.
Paličkovitá baktéria (spôsobuje tuberkulózu vtákov) (SEM x24,000).
Mycobacterium avium.
Paličkovitá baktéria (spôsobuje tuberkulózu vtákov) (SEM x24,000).
©
Dennis Kunkel
Microscopy, Inc.
Použité s dovolením
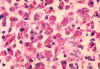 Mycobacterium avium-intracellulare
- infekcia lymfatických uzlín u pacienta s AIDS. Farbenie podľa
Ziehl-Neelsena. Histopatologický obraz lymfatickej uzliny znázorňuje
veľké množstvo acidorezistentných paličiek (bacilov) v histiocytoch.
Mycobacterium avium-intracellulare
- infekcia lymfatických uzlín u pacienta s AIDS. Farbenie podľa
Ziehl-Neelsena. Histopatologický obraz lymfatickej uzliny znázorňuje
veľké množstvo acidorezistentných paličiek (bacilov) v histiocytoch.
CDC/Dr. Edwin P. Ewing, Jr. |
Mycobacterium avium komplex a AIDS
M.
avium
obvykle infikuje pacientov s AIDS, ak počet CD4+ buniek významne klesá
(pod 100/mm3). M. tuberculosis infikuje pacientov s
AIDS podstatne skôr v priebehu tohto ochorenia. To jasne ukazuje vyššiu
virulenciu M. tuberculosis. Incidencia systémového ochorenia (na
rozdiel od primárnej pľúcnej choroby) je omnoho vyššia pri tuberkulóze
súvisiacej s AIDS ako bez AIDS. Navyše, histologické lézie sa často
javia ako lepromatózne (negranulomatózne, s mnohými mikroorganizmami).
Vzácne sa nájde prípad infekcie M. avium bez súvislosti s AIDS.
M. tuberculosis je virulentnejší mikroorganizmus ako M. avium.
Približne 20 % všetkých prípadov tuberkulózy v USA súvisí s AIDS. Toto
vysvetľuje, prečo výskyt TBC už neklesá. Stúpajúci počet bezdomovcov je
tiež považovaný za faktor prispievajúci k vzostupu výskytu tuberkulózy.
Liečba
M. avium zahŕňa dlhodobé podávanie kombinácie viacerých
liekov. Avšak tento mikroorganizmus neodpovedá na liečebný protokol
používaný v liečbe M. tuberculosis. Vhodná kombinácia liekov je
stále predmetom klinických štúdií. Pretože je M. tuberculosis
virulentnejším organizmom, je liečebný protokol primárne nasmerovaný
proti M. tuberculosis. Ak je M. avium suspektné, pridajú
sa účinnejšie preparáty proti tomuto mikroorganizmu.
Ostatné atypické mykobaktérie
Prítomnosť alebo neprítomnosť pigmentácie (a jeho závislosť od rastu na
svetle) a pomalý alebo rýchly rast atypických mykobaktérií umožňuje
diferenciáciu – „Runyonove skupiny“. Moderné techniky dovoľujú určenie
druhu mykobaktérií na základe ich bunkovej mastnej kyseliny a/alebo
profilov
kyseliny mykolovej.
Toto sa uskutočňuje v referenčných laboratóriách. Mykolové kyseliny sú
súčasťami rôznych lipidov, ktoré sa vyskytujú v mykobaktériách,
nokardiách a korynebaktériách. Dĺžka reťazca týchto mykolových kyselín
je najdlhšia u mykobaktérií, stredná u nokardií a najkratšia
u korynebaktérií. To vysvetľuje, prečo sú mykobaktérie acidorezistentné,
nokardie menej a korynebakérie nie sú acidorezistentné.
|
| |
 Mycobacterium avium
complex (MAC) - infekcia (ľudské pľúca). Sekundárna infekcia pri AIDS,
HIV.
Mycobacterium avium
complex (MAC) - infekcia (ľudské pľúca). Sekundárna infekcia pri AIDS,
HIV.
©
Dennis Kunkel
Microscopy, Inc.
Použité s dovolením
|
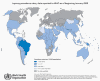 Globálna situácia výskytu lepry 2009.
Globálna situácia výskytu lepry 2009.
©
World Health Organization
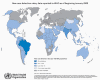 Hlásené prípady lepry na svete.
Hlásené prípady lepry na svete.
©World Health Organization
2009 |
Mycobacterium leprae
M. leprae
je etiologickým agensom lepry, malomocenstva (Hansenovej choroby),
chronického ochorenia vedúceho k znetvoreniu. Nachádzame ju len
zriedkavo v USA, ale je bežná v krajinách tretieho sveta.
Mikroorganizmus infikuje kožu, pretože rastie pri nižšej teplote ako je
teplota tela. Rovnako má silnú afinitu aj k nervom. U tuberkuloidnej
formy lepry je prítomných len málo mikroorganizmov, a to kvôli aktivite
bunkami sprostredkovanej imunity. U formy lepromatóznej, vyskytujúcej sa
v imunosuprimovanom organizme, je nález opačný. Hoci lepra nie je bežná
v USA, na celom svete sa vyskytujú milióny prípadov. Liečba
antibiotikami (na začiatku dapsonom a v súčasnosti kombináciou
antibiotík) je účinná a celková incidencia ochorenia na svete je nízka.
Organizmus nerastie v kultivačných médiách. Rastie dobre v živočíchoch
s nízkou telesnou teplotou (armadillo), čo umožňuje produkciu antigénov
M. leprae a štúdium patogenézy. M. leprae bolo tradične
identifikované na základe klinického obrazu a farbenia acidorezistentnej
paličky v kožnej biopsii.
Lepromín
sa používa pri kožných testoch.
|
|
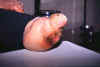 Azadegan Clinic, Teheran: Noha ženy bola významne znetvorená infekciou lepry.
Azadegan Clinic, Teheran: Noha ženy bola významne znetvorená infekciou lepry.
© World Health Organization/TDR/Crump) |
 Deformácie spôsobené poškodením nervov s následnými vredmi a rezorbciou
kosti. Tieto deformácie sa môžu zhoršovať neopatrným používaním rúk.
Deformácie spôsobené poškodením nervov s následnými vredmi a rezorbciou
kosti. Tieto deformácie sa môžu zhoršovať neopatrným používaním rúk.
© WHO/TDR
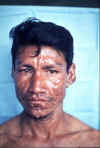 Tvár muža z Peru s aktívnou lepromatóznou leprou.
Tvár muža z Peru s aktívnou lepromatóznou leprou.
© WHO/ TDR/ McDougall
 Malé dievča, 8 ročné, potomok Burmských-škótov. Strata obočia je známkou
difúznej lepromatóznej lepry.
Malé dievča, 8 ročné, potomok Burmských-škótov. Strata obočia je známkou
difúznej lepromatóznej lepry.
©WHO/ TDR/ McDougall
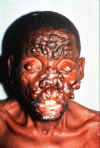 Tvár pacienta s aktívnou zanedbanou lepromatóznou leprou. Pri liečbe by
mohli všetky prejavy vymiznúť.
Tvár pacienta s aktívnou zanedbanou lepromatóznou leprou. Pri liečbe by
mohli všetky prejavy vymiznúť.
©WHO/TDR/McDougal
 Telo pacienta s abnormálnymi léziami lepry rezistentnej na dapson.
Telo pacienta s abnormálnymi léziami lepry rezistentnej na dapson.
©WHO/TDR/McDougall
 Väčšina pacientov s leprou môže byť vyliečená kombináciou liekov
v priebehu šesť mesiacov, ako to je vidieť na tomto obrázku.
Väčšina pacientov s leprou môže byť vyliečená kombináciou liekov
v priebehu šesť mesiacov, ako to je vidieť na tomto obrázku.
© WHO/ TDR
|
|
|
| |
|
 Corynebacterium diphtheriae.
Palička, kyjakovitá baktéria (príčina diftérie - záškrtu), (SEM
x24,000).
Corynebacterium diphtheriae.
Palička, kyjakovitá baktéria (príčina diftérie - záškrtu), (SEM
x24,000).
©
Dennis Kunkel Microscopy, Inc.
Poižité s dovolením
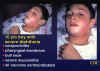 10-ročný chlapec s ťažkým záškrtom
10-ročný chlapec s ťažkým záškrtom
CDC/NIP/Barbara Rice
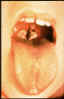 Toto dieťa má záškrt –diftériu, čo sa prejaví hrubou šedou vrstvou
pokrývajúcou zadnú časť hrdla. Tento povlak sa môže príležitostne šíriť
smerom dolu do dýchacích ciest a bez liečby môže dieťa zomrieť
udusením.
Toto dieťa má záškrt –diftériu, čo sa prejaví hrubou šedou vrstvou
pokrývajúcou zadnú časť hrdla. Tento povlak sa môže príležitostne šíriť
smerom dolu do dýchacích ciest a bez liečby môže dieťa zomrieť
udusením.
CDC |
KORYNEBAKTÉRIE
Corynebacterium diphtheriae
C.
diphtheriae
rastie
najlepšie za striktne aeróbnych podmienok. Je to grampozitívna a pleiomorfná palička.
Kolonizácia
horných dýchacích ciest (faryngu a nosa) a zriedkavejšie kože baktériou C.
diphtheriae môže viesť k diftérii. Organizmus nevyvoláva systémovú infekciu.
Okrem lokálnej pseudomembrány (ktorá môže spôsobiť zadusenie) systémové
a smrteľné poškodenie je následkom prítomnosti silného exotoxínu v cirkulácii
(difterický toxín). Tieto príznaky sa vyvinú v priebehu týždňa. Liečba preto
zahŕňa rýchle podanie antitoxínu (protilátky). Gén pre syntézu toxínu je
kódovaný v bakteriofágu (tox gén). Preto korynebaktérie, ktoré nie sú infikované
fágom, obvykle nespôsobujú diftériu. Diftéria je ochorenie s historickým
významom v USA vďaka účinnej imunizácii detí (spolu s očkovaním proti pertussis
a tetanu, DPT) toxoidom (inaktívny toxín), ktorý spôsobí produkciu
neutralizujúcich protilátok. Kolonizácii však očkovanie nezabráni, a preto je
možné stále nájsť C. diphtheriae vo flóre dýchacích ciest (tzn. existuje
nosičstvo). Imunitu je možné monitorovať Schickovým kožným testom. Liečba
u neimúnnych osôb primárne zahŕňa injekciu antitoxínu. Rovnako sa podávajú aj
antibiotiká.
Toxín sa
skladá z dvoch typov polypeptidov. Jeden sa viaže na hostiteľskú bunku; druhý je
potom internalizovaný a inhibuje proteosyntézu. Exotoxín katalyzuje kovalentnú
väzbu ADP-ribózy NADH na vzácnu aminokyselinu (diftamid), prítomnú v EF2
(elongačnom faktore 2). Toxín nie je syntetizovaný v prítomnosti železa, pretože
sa s ním vytvára represor inhibujúci expresiu tox génu.
C.
diphtheriae
je identifikované rastom na Loefflerovom médiu s následným farbením
metachromatických teliesok (polyfosfátových granúl
Ernst-Babesove granuly). Termín „metachromatický“ označuje odlišnosť
farby intracelulárnych fosfátových granúl (ružové) v porovnaní so zvyškom bunky
(modré) (použitou farbičkou - poznámka
prekladateľa). Charakteristické čierne kolónie je možné vidieť na teluritovom
agare po precipitácii telúru po redukcii baktériou. Produkciu toxínu je možné
stanoviť testami in vivo alebo in vitro (Elekov test – poznámka
prekladateľa).
Ostatné
mikroorganizmy, ktoré sa morfologicky podobajú C. diphtheriae („difteroidné paličky“ zahŕňajú ostatné korynebaktérie a propionibaktery) a sú
súčasťou fyziologickej flóry. Ich izoláty nemajú byť mylne identifikované ako C.diphtheriae.
|
|
|
 Legionella pneumophila
rozmnožujúca sa vo vnútri kultivovanej bunky. Mnohopočetné
intracelulárne paličky, vrátane deliacich sa paličiek, sú viditeľné
v pozdĺžnom a priečnom reze. Transmisná elektrónová mikrofotografia.
Legionella pneumophila
rozmnožujúca sa vo vnútri kultivovanej bunky. Mnohopočetné
intracelulárne paličky, vrátane deliacich sa paličiek, sú viditeľné
v pozdĺžnom a priečnom reze. Transmisná elektrónová mikrofotografia.
CDC/Dr. Edwin P. Ewing, Jr.
 Legionella
pneumophila.
Paličkovitá baktéria (SEM x22,810).
Legionella
pneumophila.
Paličkovitá baktéria (SEM x22,810).
©
Dennis Kunkel Microscopy, Inc.
Použité s dovolením
 Legionella
rastúca na agare obohatenom výživnými látkami a živočíšnym uhlím.
Iridescencia kolónií ako aj vzhľad „brúseného skla“ sú pre tento druh
charakteristické. Potvrdená identifikácia môže byť uskutočnená priamo
fluoresceínom značenými protilátkami (DFA) .
Legionella
rastúca na agare obohatenom výživnými látkami a živočíšnym uhlím.
Iridescencia kolónií ako aj vzhľad „brúseného skla“ sú pre tento druh
charakteristické. Potvrdená identifikácia môže byť uskutočnená priamo
fluoresceínom značenými protilátkami (DFA) .
© Gloria J. Delisle and Lewis Tomalty, Queens University, Kingston,
Ontario Canada and The
MicrobeLibrary
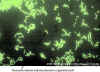 DFA technika pri detekcii antigénu legionely priamo vo vzorkách
pacienta. Vzorky z respiračného traktu sa aplikujú na sklíčko.
Monoklonálne protilátky proti legionele, ktoré sú značené fluoresceínom,
sa pridajú na sklíčko. Ak je antigén prítomný, protilátky sa naviažu
a označené paličky môžu byť detegované mikroskopicky v UV svetle.
DFA technika pri detekcii antigénu legionely priamo vo vzorkách
pacienta. Vzorky z respiračného traktu sa aplikujú na sklíčko.
Monoklonálne protilátky proti legionele, ktoré sú značené fluoresceínom,
sa pridajú na sklíčko. Ak je antigén prítomný, protilátky sa naviažu
a označené paličky môžu byť detegované mikroskopicky v UV svetle.
© Gloria J. Delisle and Lewis Tomalty, Queens University, Kingston,
Ontario Canada and The
MicrobeLibrary |
LEGIONELLY
V roku
1976/77 bola Legionella pneumophila identifikovaná ako novo popísaný
patogén potom, ako sa uskutočnil v Centers for Disease Control (CDC) výskum
hromadného výskytu pneumónií s viacerými úmrtiami v skupine legionárov na
zjazde. Ochorenie sa následne nazvalo ako legionárska choroba. Ďalšia miernejšia
samolimitujúca forma ochorenia (primárne charakterizovaná myalgiami [bolesti
svalov]), ale bez zápalu pľúc, sa nazýva Pontiacka horúčka. L. pneumophila
rýchlo zaplnila svetový záujem ako významný patogén, ale tak rýchlo ako sa
záujem objavil, tak rýchlo poklesol v nasledujúcich 10 rokov, pretože
legionelóza je liečiteľná napríklad erytromycínom.
Príležitostne sa objavujú malé epidémie legionárskej choroby u zdravých ľudí.
Mikroorganizmus sa ale častejšie vyskytuje u chorých a starých jedincov, ktorých
imunitná odpovede môže byť nedostatočná. Toto sa vyskytuje obzvlášť
v nemocničných zariadeniach.
Etiologický
agens nebol v minulosti rozpoznaný, pretože mikroorganizmus nerastie na bežnom
krvnom agare s baraními erytrocytmi. Dnes je L. pneumophila úspešne
kultivovaná na médiu obsahujúcom železo a cysteín, ktoré sú nevyhnutné pre rast.
Ale primárna izolácia z klinickej vzorky je stále náročná. Mikroorganizmus sa
slabo farbiteľná gramnegatívna palička. Niektoré legionely (vrátane L.
micdaei) sa farbia slabo acidorezistentným farbením. Sú ale geneticky
príbuzné ostatným gramnegatívnym paličkám a NIE mykobaktériám.
Legionella
pneumophila
je mikroorganizmus, ktorý je prítomný v prostredí bazénov a stojatých vôd.
Nachádza sa ako intracelulárny agens v prvokoch. U človeka prežíva aj ako
fakultatívne
intracelulárny patogén. Často infikuje nádrže s horúcou vodou a klimatizačné
systémy. V skutočnosti to je jediný bakteriálny agens, ktorého prítomnosť sa
sleduje pri kvalite vody. Ak sa nachádza v budove, odporúča sa vyčistenie
zásobovacieho systému vody. Mikroorganizmus sa prenáša kontaminovaným vzduchom,
ale nešíri sa interhumánne.
Po
rozpoznaní jedinečných charakteristík kultúry bolo izolovaných viacero
legionelám podobných mikroorganizmov v prostredí a v klinických vzorkách. Je
potrebné zdôrazniť, že tieto mikroorganizmy sú len príležitostnou príčinou
ľudských ochorení a veľkú väčšinu legionelóz spôsobuje baktéria Legionella
pneumophila (najčastejšie séroskupina 1). Druhá najčastejšia je
Legionella (Tatlockia) micdadei.
„Horúce“
obdobie štúdia týchto mikroorganizmov bolo v čase, keď už nebolo populárne
študovať baktérie konvenčnými fyziologickými metódami. Práve vtedy boli zavedené
techniky sledovania profilov mastných kyselín a DNA-DNA hybridizácia
a používali sa v CDC aj inde. Boli identifikované ďalšie nové agensy, ktoré sú
podobné baktérii Legionella pneumophila. Charakteristické sú rozvetvené
mastné kyseliny. CDC popísal všetky druhy ako členov rodu Legionella.
Ostatné spôsobili, že sa čeľaď Legionellaceae rozpadla na tri rody:
Legionella, Tatlockia a Fluoribacter.
Ostatné
sofistikované techniky vrátane profilovania ubiquinónu, uhľohydrátov a sekvenčná
analýza 16S rRNA, boli základom taxonómie tejto skupiny mikroorganizmov.
Techniky sú príliš komplikované na rutinné použitie v klinickom laboratóriu.
Na detekciu
L. pneumophila v klinických vzorkách boli použité sondy a komerčné sú
dostupné PCR testy a iné techniky na detekciu legionelového antigénu v moči.
Všetky prístupy (vrátane kultivácie) majú obmedzenú citlivosť v klinických
vzorkách. Zhodnotiť skutočný klinický význam mikroorganizmu je niekedy veľmi
náročné.
|
| |
|
NIEKTORÉ VÝZNAMNÉ EXOTOXÍNY |
|
Mikroorganizmy |
Ochorenie |
Toxín |
Ďalšie informácie |
| Bacillus anthracis |
Anthrax |
Edematogénny toxín |
Edematogénny faktor/ protektívny antigénny komplex |
| |
|
Letálny toxín |
Letálny faktor/ protektívny antigénny komplex |
| Clostridium botulinum |
Botulizmus |
Botulotoxín |
Blokuje uvoľnenie acetylcholínu |
| Clostridium difficile |
Pseudomembranózna kolitída |
Enterotoxin |
|
| Clostridium perfringens |
Plynová gangréna |
Alfa-toxín Hyaluronidáza |
Fosfolipáza, (lecitináza) |
| |
Otrava z potravín |
Enterotoxin |
|
| Clostridium tetani |
Tetanus |
Tetanospasmin |
Blokuje aktivitu inhibičných neurónov |
| Corynebacterium
diphtheriae |
Diftéria |
Difterický toxín |
Inhibuje elongačný faktor- 2 (EF2) ADP ribozyláciou |
|
Escherichia coli |
Hnačka (ETEC) |
Termolabilný toxín
|
Aktivuje adenylcyklázu
|
| |
|
Termostabilné toxíny |
Aktivuje adenylcyklázu |
| |
Hemoragická kolitída |
Vero-toxín |
|
| Pseudomonas aeruginosa |
Ochorenie imunokompromitovaných
pacientov |
Exotoxin A |
Inhibuje EF2 |
| Staphylococcus aureus |
Oportúnne infekcie |
Alfa-gama toxíny, leukocidín |
|
|
Toxický šok |
Toxín toxického šoku |
|
|
Otrava z potravín |
Enterotoxín |
|
|
SSS syndróm obarenej kože |
Exfoliatín |
|
|
Streptococcus pyogenes |
Šarlach
Toxický šok |
Erytrogénny/ pyrogénny toxín |
|
| Shigella dysenteriae
|
Bacilárna dyzentéria
|
Shiga toxín
|
Inhibuje proteosyntézu lýzou 28S rRNA |
|
Vibrio cholerae |
Cholera |
Choleragén |
Aktivuje adenylcyklázu ribozyláciou ADP |
|
|
|
 Návrat do sekcie Bakteriológia Microbiology and Immunology On-line
Návrat do sekcie Bakteriológia Microbiology and Immunology On-line
Táto strana bola naposledy zmenená
Stránku spravuje
Richard Hunt
|

 Mantoux intradermálny tuberkulínový kožný test na dôkaz tuberkulózy.
Mantoux intradermálny tuberkulínový kožný test na dôkaz tuberkulózy.
 Mycobacterium tuberculosis.
Paličkovitá baktéria (SEM x40,000).
Mycobacterium tuberculosis.
Paličkovitá baktéria (SEM x40,000).
 Mycobacterium avium.
Paličkovitá baktéria (spôsobuje tuberkulózu vtákov) (SEM x24,000).
Mycobacterium avium.
Paličkovitá baktéria (spôsobuje tuberkulózu vtákov) (SEM x24,000).
 Globálna situácia výskytu lepry 2009.
Globálna situácia výskytu lepry 2009.
 Corynebacterium diphtheriae.
Palička, kyjakovitá baktéria (príčina diftérie - záškrtu), (SEM
x24,000).
Corynebacterium diphtheriae.
Palička, kyjakovitá baktéria (príčina diftérie - záškrtu), (SEM
x24,000).
 Legionella pneumophila
rozmnožujúca sa vo vnútri kultivovanej bunky. Mnohopočetné
intracelulárne paličky, vrátane deliacich sa paličiek, sú viditeľné
v pozdĺžnom a priečnom reze. Transmisná elektrónová mikrofotografia.
Legionella pneumophila
rozmnožujúca sa vo vnútri kultivovanej bunky. Mnohopočetné
intracelulárne paličky, vrátane deliacich sa paličiek, sú viditeľné
v pozdĺžnom a priečnom reze. Transmisná elektrónová mikrofotografia.


















